風濕科門診有相當高比率的病人是因全身慢性疼痛而來求診,且常表現的求助無門、徬徨失措,其中許多的患者,其實是罹患了「纖維肌痛症」。
纖維肌痛症的流行病學
纖維肌痛症(fibromyalgia)是門診非常常見的風濕疾病,一般人口的盛行率是2~4%,其中約3/4為女性,大多開始於中年以後,但好發年齡也可由十餘歲到老年。有風濕病的病人無論是退化性關節炎、類風濕性關節炎、全身性紅斑性狼瘡,或僵直性脊椎炎都有較高機會再合併纖維肌痛症。
纖維肌痛症的診斷標準
根據美國風濕學院1990年的診斷標準,纖維肌痛症主要的臨床症狀包括:慢性長期且全身瀰散的疼痛,併有特定眾多壓痛點。慢性長期是指至少三個月以上;全身瀰散是指身體兩側、腰上腰下、併中軸骨幹全在痛;特定壓痛點是指18個特定點中至少有11個以上有壓痛。
而纖維肌痛症病人常有的其他特徵則包括:倦怠感、失眠、僵硬、麻痛、頭痛、顏面痛、顳顎關節痛、常拉肚子、尿急、胃食道逆流、雷諾氏症候群、心悸、容易過敏、情緒沮喪、焦慮等。
纖維肌痛症的臨床表徵
身體初始疼痛可能只局限肩頸一處,但會逐漸瀰漫全身。肌肉疼痛常被形容為燒灼感、幅射狀、腐蝕性。若以疼痛標尺表示其疼痛度,甚至超越類風濕性關節炎的疼痛。許多病人也抱怨一起床即感覺疲累不堪,到下午更是撐不下去,且怎麼睡也睡不飽,即使已睡了8~10小時仍感覺根本沒睡。
另一特徵即淺眠,且常清晨就莫名其妙醒過來,卻無法再睡著。唯弔詭的是,檢查時什麼都正常,實驗室檢驗或放射線檢查也只是為了排除其他可能。有經驗的醫師就必須去測試那些特殊位置的壓痛以求確診。
纖維肌痛症的病因
絕大多數的案例皆是屬於原因不明,且絕少源自單一因素。病患常自認可能和感冒、病毒感染、身心受創等因素有關;也有研究報告認為和C型肝炎及HIV病毒感染相關。其他可能致病的機轉,還包括心理壓力、免疫功能、內分泌、自律或中樞神經等之異常。遺傳也是可能的因素,例如發現血清素傳遞基因上有異於常人。當然也有研究認為纖維肌痛症與精神疾病之間的關係,他們發現20~30%纖維肌痛症病人有情緒沮喪,10~20%纖維肌痛症病人有焦慮,但人格特質上倒是無特殊之處。
另外也有少數患者會有由其他慢性疾病,如類風濕性關節炎、全身性紅斑性狼瘡、乾燥症、甲狀腺功能低下、皮肌炎等,所引發的繼發性纖維肌痛症。
診斷纖維肌痛症
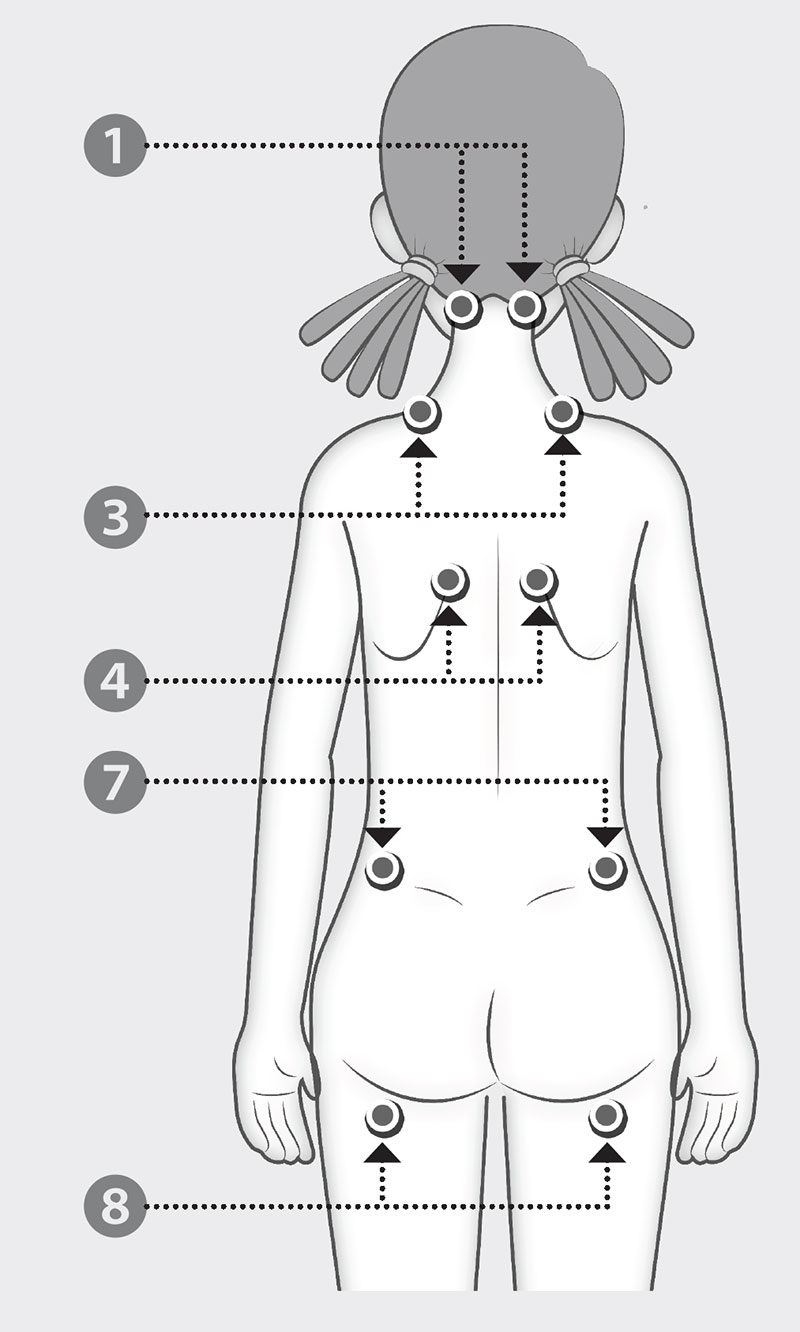
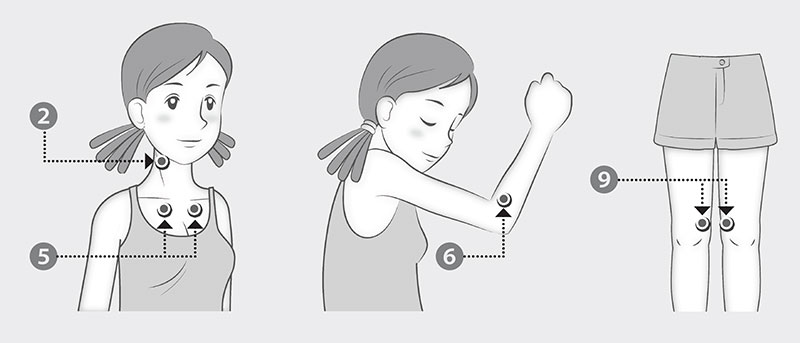
手指觸壓18個重要痛點(如下圖):
這9對痛點當然不是全部,只是最具代表性的。若測試18個重要痛點,有11個以上有壓痛,則基本上可列入診斷。檢查另訂對照點,做為排除全身無所不痛、無病呻吟者,這些對照點包括前額印堂處、前臂中段、姆指指甲。若一併喊痛,則診斷就相對要更保守,也許只是來鬧的,或來踢館的。
美國風濕病醫學院於2011年又提出最新纖維肌痛症的診斷準則。該準則結合了兩個部分:一個是用廣泛性疼痛指標(widespread pain index,WPI)來確立慢性全身性疼痛;另一個則是症狀嚴重程度量表(symptom severity scale, SS scale)。前者疼痛部位包括左右肩、左右髖骨、左右顎、左右上臂、左右下臂、左右大腿、左右小腿、上下背、頸、胸、腹部共19處。
後者嚴重程度則包括疲倦、剛醒即感覺沒睡飽、認知狀況(記憶力、專注力)不佳等三項,並依嚴重度給予0~3分的計分。
確定診斷則需疼痛指標≧7,且症狀嚴重程≧5;或疼痛指標3~6,且症狀嚴重程≧9。看來更嚴謹,但顯然過於複雜而不實用。
纖維肌痛症手指觸壓9對痛點
1. 枕部:位於枕骨末端凹陷處的兩側肌肉附著點。
3. 斜方肌:兩側上緣中點。
4. 棘上肌:兩側肩胛骨上方內緣。
7. 臀部:兩側臀部外上1/4處。
8. 股骨大轉子:兩側大轉子後緣。
2. 頸末:順第5~7頸椎前緣兩側。
5. 第二肋骨:兩側第二肋軟骨交界處。
6. 肱骨內上髁側:兩側離肱骨內上髁外2公分。
9. 膝蓋:兩側膝關節內側距關節線2公分脂肪墊。
纖維肌痛症的治療
原則上可分為三部分:
(1) 病人教育
若要能成功治療,病人教育非常重要。病人應清楚被告知,這是真實需要面對的問題,而非來自感覺或精神異常。病人也應清楚被告知,這個問題既無器官破壞性、也不致威脅性命,從而增強克服的信心。醫病之間的互信培養更是相當重要。
(2) 藥物治療
一般而言,非類固醇抗發炎藥物及止痛藥效果不彰。被美國食藥局認可以治療纖維肌痛症的藥物有三種。
兩種屬口服選擇性血清素與正腎上腺素再吸收抑制劑,如duloxetine(Cymbalta,千憂解)和Milnacipran(Savella)。較早期的類似藥物包括:低劑量三環抑鬱劑Amitriptyline(Elavil,安米替林錠,2.5~5毫克),及肌肉鬆弛劑cyclobenzaprine10~20毫克,如Flexeril服樂適等。
另一種即pregaballin(Lirica利瑞卡,為治療癲癇藥物),類似藥物有Neurontin鎮頑癲。這些藥物的共同副作用包括:暈眩、嗜睡、水腫和變胖。
此外, 並不建議用低鴉片類藥物, 如妥美度tramadol(tramal,ultracet),因可能適得其反。血清素接受體抑制劑(serotonin receptor inhibitors),如Celexa(Cipram舒憂膜衣錠)、Lexapro(Escitalopram,乙二酸酯)、Prozac百憂解(fluoxetine)、Paxil(帕羅西汀)及Zoloft(樂復得膜衣錠)等也都曾被認為有效。其他方法則尚包括痛點藥物局部注射等。
(3) 非藥物治療
運動:如快走、游泳、有氧運動、伸展體操、騎自行車等,但也要注意持之以恆且量力而為。
睡眠:良好睡眠對症狀改善極有幫助。
其他:可嘗試溫水水療、物理治療,或認知行為治療,包括身心調適、學習如何放鬆(如靜坐)、催眠療法、表皮神經電刺激、針灸等。
纖維肌痛症預後
一個追蹤14年的大型研究顯示,經適當治療後,67%病人會感覺進步,70%病人認為對日常工作影響不大,僅9%病人會因此必須放下工作。
另一研究顯示25%病人在2年後會完全痊癒。因此即使被確診罹患了纖維肌痛症,也絕非束手無策,仍應積極和醫療人員協力配合,以減輕症狀,並試著解決問題。
(首圖/Shutterstock Kittima05)
(本文作者為臺北榮民總醫院院長;原圖文刊載於張德明《張德明院長 風濕免疫疾病診療室》/原水出版)




 Just For You
Just For You 